Обновлено 15.06.2022
Пик заболеваемости орхоэпидидимитом приходится на мужчин активного сексуального возраста, патология представляет угрозу развития бесплодия. Это делает ее социально значимой. Течение заболевания имеет несколько форм.
Важно своевременное выявление и назначение компетентной комплексной терапии, в противном случае высок риск развития осложнений. Назначается медикаментозное лечение, применяется также оперативное вмешательство.
Что такое орхоэпидидимит?
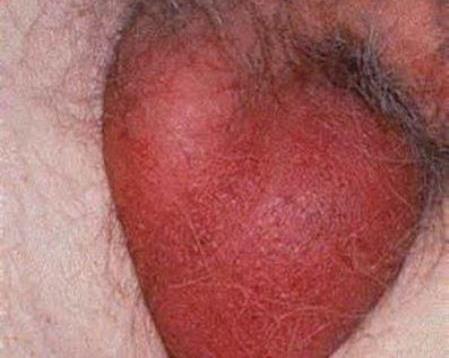
Орхоэпидидимит - урологическое воспалительное заболевание, проявляющееся поражением яичек и придатков. Чаще всего процесс локализуется только с одной стороны. Распространенность патологии наблюдается преимущественно среди мужчин 15-45 лет. При появлении симптомов они сразу обращаются к специалисту, так как качество жизни существенно снижается. Пациент теряет способность полноценно двигаться, носить облегающую одежду и вести половую жизнь. Это обусловлено сильным отеком тканей мошонки, поэтому любое воздействие на эту область причиняет выраженную боль.
Показатель частоты развития орхоэпидидимита превышает 30% у всех пациентов, обратившихся к урологу по поводу заболеваний мочеполовой сферы.
Медицинские средства (препараты, лекарства, витамины, БАД) упоминаются исключительно в ознакомительных целях. Мы настоятельно не рекомендуем их использовать без назначений врача. Рекомендуем к прочтению: "Почему нельзя принимать медицинские препараты без назначения врача?".
Выделяют следующие формы орхоэпидидимита:
- 1. Острый - начинается остро, при своевременном лечении протекает не более 7-10 дней. Если пациент не обращается вовремя к врачу, процесс переходит в хронический.
- 2. Хронический - симптомы возникают при обострениях, носят периодический характер. Часто бывает причиной бесплодия, возможен переход в рак яичка. При отсутствии лечения развивается нагноение и формирование абсцесса.
- 3. Абсцессивный - проявляется гнойным воспалением, лечится преимущественно оперативным путем.
Самопроизвольное абсцедирование маловероятно, ему должно предшествовать хроническое воспаление.
По виду возбудителя, спровоцировавшего заболевание, выделяют:
- 1. Специфический орхоэпидидимит - вызван микобактериями туберкулеза, бледной трепонемой (сифилитический), бруцеллезом, инфекциями, передающимися преимущественно половым путем (гонорея, трихомониаз, хламидиоз).
- 2. Неспецифический орхоэпидидимит - возбудителями могут быть условно-патогенные или болезнетворные бактерии (стафилококки, стрептококки), вирусы.
Причиной развития неспецифического воспаления могут стать хронические очаги инфекции, несоблюдение правил личной гигиены или даже ослабленный иммунитет. Клиника заболевания длительное время имеет общее течение.

Особенности развития у детей
Мальчики до 15 лет редко страдают орхоэпидидимитом. Обычно заболевание развивается как осложнение паротита (свинки), краснухи, ветряной оспы, кори. У детей дошкольного возраста патология является проявлением пороков внутриутробного развития мочеполовой системы. Другими причинами поражения яичка и придатков могут быть:
- переохлаждение нижних конечностей, паха - сосуды спазмируются, снижается кровоснабжение половых органов;
- травмы промежности;
- хирургическое вмешательство, перенесенное ранее.
Так как заболевание у детей встречается редко, необходимо исключить другие патологии - перекрут яичка, канатика. Они имеют острую клинику и часто схожи по симптоматике с орхоэпидидимитом.

Причины
Причины возникновения заболевания разнообразны, и не всегда пациент способен вспомнить определенное событие или действие, которое могло спровоцировать развитие патологического процесса. При наличии хронических очагов инфекции орхоэпидидимит развивается остро на фоне общего недомогания и плохого самочувствия.
К основным факторам, провоцирующим воспаление яичек, относят:
- травмы половых органов;
- иммунодефицит - развивается орхоэпидидимит, вызванный условно-патогенными микроорганизмами (стафилококки), в норме они есть в небольшом количестве, но при появлении благоприятных условий начинают активно размножаться и приводят к нарастанию клиники;
- длительное пребывание на холоде, сильные простудные заболевания;
- перенесенные половые инфекции - в этом случае возбудителями являются хламидии, трихомонады, микоплазмы, гонококки;
- болезни сосудов половых органов;
- хронические воспалительные процессы мочеполовых путей - уретрит, цистит;
- генерализация воспалительного процесса при ангине, сифилисе, туберкулезе;
- неправильно выполненная катетеризация при урологических заболеваниях.
Помимо основных патогенетических причин, выделяют предрасполагающие факторы, которые способствуют развитию орхоэпидидимита. К ним относят низкий социальный уровень жизни, курение, злоупотребление алкоголем, наличие хронических заболеваний внутренних органов, занятость на вредном производстве, систематическое переутомление, хронический стресс и несбалансированное питание.

Симптомы
Для каждой формы заболевания характерна своя специфическая клиника. Учитывая, что яички ввиду своих физиологических особенностей находятся за пределами малого таза, они хорошо визуализируются. Сразу после появления первых симптомов болезни мужчина может заметить изменения невооруженным глазом. Область поражения увеличена в размерах за счет отека, при надавливании болезненна, определяется локальное покраснение.
| Форма заболевания | Клинические проявления |
| Острый |
|
| Хронический |
|
| Абсцессивный |
|
Симптомы каждой формы очевидны и не должны оставаться без внимания. Мужчине необходимо экстренно обратиться за квалифицированной медицинской помощью, так как заболевание не проходит самостоятельно. Оно имеет тенденцию к нарастанию клиники и переходу в более тяжелую форму с последующим развитием осложнений.
Осложнения
При отсутствии своевременной компетентной комплексной терапии не исключено развитие необратимых состояний, некоторые из которых не совместимы с жизнью и способны привести к летальному исходу. Среди наиболее опасных последствий:
- хронизация процесса с постоянными болями после перенесенного острого орхоэпидидимита;
- сепсис - попадание возбудителя заболевания в общий кровоток, часто при отсутствии адекватного лечения абсцесса мошонки;
- абсцесс мошонки - разлитое гнойное воспаление органов мошонки и ее кожи, с повышением температуры, нестерпимыми болями;
- гангрена Фурнье - распространение гнойного поражения на промежность, анальную область;
- нарушения потенции;
- патология эректильной функции;
- вторичное бесплодие из-за спаек в семявыносящем протоке, создающих препятствие току спермы;
- водянка яичка - скопление воспалительной жидкости между оболочками яичка, часто при хламидийной инфекции;.
- вовлечение в процесс предстательной железы, с развитием простатита;
- восходящая инфекция мочевого пузыря, почек;
- некроз яичка;
- рак мошонки, яичка;
- свищи кожи мошонки.
Все осложнения орхоэпидидимита относятся к неотложным состояниям и лечатся в специализированном хирургическом стационаре. Пациент длительное время находится под наблюдением врача, так как есть риск летального исхода. Требуется реабилитационный период и динамическое наблюдение, хронический процесс и возникшие необратимые изменения могут привести к повторному развитию патологического процесса.
Диагностика
Лечением и диагностикой орхоэпидидимита занимается врач-уролог. После обращения проводится подробный опрос пациента с целью определения истории заболевания и выявления предрасполагающих факторов. После назначается клинический минимум обследований.
В общем анализе мочи могут появиться лейкоциты, эритроциты и белок в больших количествах. В обследовании крови определяются неспецифические признаки воспаления: повышены СОЭ и лейкоциты. Дополнительно показаны спермограмма и бактериологические посевы семенной жидкости и мочи. Они помогают выявить возбудителя.
Инструментальные методы имеют важное значение для определения объема поражения. Всем пациентам показан безопасный и доступный метод диагностики - УЗИ. Для определения состояния сосудистого русла назначают допплерографию и компьютерную томографию. С целью выявления характера воспалительного процесса проводят забор биоматериала (биоптата) и исследуют его под микроскопом. Исследование называют гистологией (изучение мягких тканей) и цитологией (микроскопия клеток).
Лечение
При любой форме орхоэпидидимита мужчине показаны:
- постельный режим;
- диета с ограничением острого, соленого, рекомендуется большое количество жидкости;
- использование суспензория - повязки для поддержания мошонки (она должна быть в приподнятом состоянии);
- применение антибиотиков широкого спектра действия (цефтриаксон, цефазолин, эритромицин, азитромицин, офлоксацин) до получения результатов посева на возбудителя, после чего могут быть назначены специфические группы препаратов, показывающих наибольшую эффективность терапии;
- симптоматическая терапия - анальгетики (для устранения болевого синдрома), жаропонижающие средства;
- дезинтоксикационная терапия - устранение признаков интоксикации.
В каждом отдельном случае врач подбирает необходимые меры терапевтического воздействия. Заболевание представляет угрозу для жизни пациента, поэтому заниматься самолечением и пренебрегать рекомендациями крайне опасно.
Медикаментозное лечение
Всем пациентам назначаются нестероидные противовоспалительные препараты (анальгин, парацетамол). Они устраняют отек, снижают боль и температуру.
Применяются свечи Дикловит с целью профилактики перехода воспалительного процесса на простату. Для этиотропной (нацеленной на конкретного возбудителя, диагностированного по результатам бактериологического посева) антибиотикотерапии применяются сульфаниламиды, фторхинолоны, цефалоспорины.
Обязательно проводится местное лечение. Основу составляют прохладные компрессы на мошонку для снижения боли и воспаления, аппликации с бальзамическим линиментом по Вишневскому. Допустимо применение мазей на основе НПВС, которые втирают местно 1-2 раза в день. Они должны быть без разогревающих компонентов, так как приток крови только усугубит течение воспалительного процесса. Подбор препаратов осуществляет лечащий врач.
После снижения интенсивности острого процесса применяют магнитотерапию, ультразвук, лазерное лечение.
Оперативное вмешательство
Хирургическое лечение имеет ряд показаний, среди которых - неэффективность консервативной терапии и наличие осложнений. Обычно оно проводится только при наличии следующих состояний:
- абсцессивный орхоэпидидимит;
- орхоэпидидимит, вызванный микобактерией туберкулеза;
- перекрут яичка или мошонки;
- массивные травмы с разрывом анатомических образований;
- бесплодие, обусловленное непроходимостью семенного канатика;
- рецидив процесса;
- отсутствие результатов терапии в течение 3 суток лечения, особенно при усугублении патологического процесса.
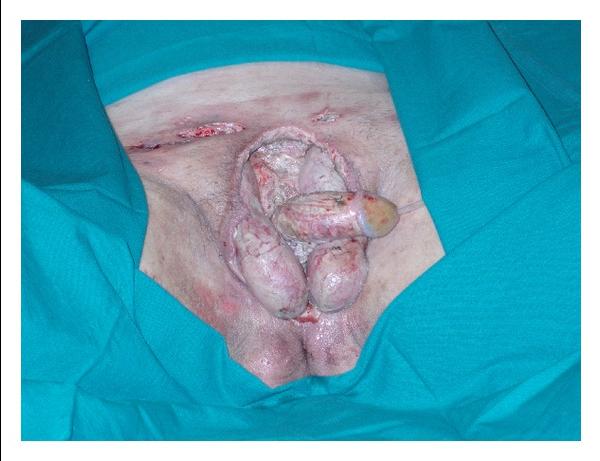
Объем оперативного вмешательства зависит от степени выраженности заболевания. С целью сокращения риска развития послеоперационных осложнений хирурги всегда стараются провести наименее травматический доступ. Это возможно только на начальных этапах болезни, так как если имеет место гнойный затек или распространение процесса на органы малого таза, потребуется общий доступ. В тяжелых случаях показано удаление яичка, нередко с придатком.
Формирование абсцесса без осложнений допускает малоинвазивное вмешательство. Обычно проводят его пункцию, с целью освобождения от гнойного содержимого, вместо него в полость вводят лекарственное вещество. Оно помогает избежать повторного накопления патологической жидкости. Альтернативой является операция с формированием на теле яичка, в области гнойника, дренирующих насечек, через них гной отделяется самостоятельно.
Народные средства
Лечение народными средствами возможно только с одобрения лечащего врача. Некоторые рецепты способны нанести вред, так как не показаны в острой фазе заболевания.
Эффективными являются травяные сборы, которые можно готовить по следующим рецептам:
- 1. Смешать по 1 ст. л. пижмы, хвоща, листьев брусники, залить 0,5 л кипятка. Процедить через 30 минут. Когда средство остынет, принимать натощак по 100 мл.
- 2. Соединить по 1 ч. л. петрушки, можжевельника, одуванчика и толокнянки, залить 2 стаканами кипящей воды, настоять полчаса. После остывания процедить и пить по 1 стакану 2 раза в день.
- 3. Смешать сок цветков каштана и золотого уса, пить по 30 капель 2 раза в сутки. Хранить состав в холодильнике.
- 4. Взять по 1 ст. л. донника и чистотела, залить 500 мл горячей воды. Настаивать 30 минут, процедить и пить по 1 ст. л. 3 раза в день.
- 5. Смешать по 2 ст. л. горичника и мать-и-мачехи, залить 1 литром кипящей воды. Через 30 минут отфильтровать, пить по ½ стакана 3 раза в день.
Можно приготовить домашнюю мазь из натуральных компонентов по рецепту:
- 1. 30 г воска растопить, добавить сваренный и измельченный желток одного куриного яйца и 40 г подсолнечного масла.
- 2. Проварить в течение 5-10 минут.
После остывания смазывать пораженный участок 2 раза в день.
Источники
- 1. Национальное руководство. Урология / под ред. Н. А. Лопаткина. — М.: ГОЭТАР-Медиа, 2009. — С. 569
- 2. Острый орхоэпидидимит: современные аспекты этиологии, диагностики и лечения. Обзор литературы Текст научной статьи по специальности «Клиническая медицина» Аккалиев М.Н. 2017
- 3. Министерство здравоохранения РФ. Об утверждении стандарта специализированной медицинской помощи при острых простатите, орхите и эпидидимите: приказ от 09.11.2012 № 696н.
- 4. Острый эпидидимит: медицинские и социальные аспекты. Современные возможности патогенетической терапии. Шорманов И.С., Ворчалов М.М., Рыжков А.И. Номер №3, 2012 - стр. 71-78
- 5. ОСТРЫЙ ЭПИДИДИМИТ: этиопатогенез, диагностика, современные подходы к лечению и профилактике. А. А. Камалов, Д. А. Бешлиев, Ф. Шакир 2004-11-22
- 6. СОСТОЯНИЕ МИКРОЦИРКУЛЯЦИИ У БОЛЬНЫХ ОСТРЫМ ОРХОЭПИДИДИМИТОМ. Круглов В.А. Журнал Современные проблемы науки и образования. – 2004. – № 1 – С. 60-61
- 7. Разина С. Е. Острый эпидидимит // Альманах клинической медицины. — 2007. — С. 88–91
- 8. Учваткин Г. В., Гайворонский Е. А. Уросепсис — актуальная проблема современной урологии // Урологические ведомости. — 2017. — Т. 7. — С. 116–117.
- 9. Наш подход к лечению пациентов с «острым орхоэпидидимитом». С.М. Кустов, Ю.В. Зенина, А.А. Ковалев Белово. 19.06.2011











Добрый день, однозначно только к врачу, может быть все что…
Добрый день. У моего молодого человека появились маленькие красные прыщики…
Мой половой акт длится от 1 - 1,5 часа ,…
Здраствуйте у меня трошки зогнутий член вгору что делать и…
Здрастуйте, в жены обнаружили коковую флору в мазке. Я обследоваться…